माइकोप्लाज्म रोग। Mycoplasma: मानव शरीर में समारोह और संक्रमण के मार्ग। Mycoplasma क्या दिखाई देता है
माइकोप्लाज्मा सबसे छोटा बैक्टीरिया है जो पौधों और जानवरों और मनुष्यों के शरीर में रहता है। माइकोप्लाज्म की 16 प्रजातियां एक व्यक्ति के शरीर में निवास करती हैं। इनमें से 6 प्रजातियां श्लेष्म जननांग अंगों और मूत्र पथ पर रहते हैं; शेष 10 प्रजातियां - मुंह और गले में।
श्लेष्म झिल्ली और पुरुष के मूत्र पथ पर रहने वाले माइकोप्लाज्मास की 6 प्रजातियों में से:
- UREAPLASMA UREALYTICUM लेख में अलग से माना जाता है।
- Mycoplasma primatum, mycoplasma spermatophilum, mycoplasma penetrans थोड़ा अध्ययन और अभी भी केवल वैज्ञानिक हित का प्रतिनिधित्व करते हैं।
- माईकोप्लाज्मा होमिनिस तथा Mycoplasma genitalium। अधिक अध्ययन किया। यह आलेख उन्हें समर्पित है। इसके बाद, माइकोप्लाज्मास के तहत, इनमें से केवल दो प्रजातियां हैं।
तुरंत मुझे कहना होगा कि माइकोप्लाज्मा सशर्त रूप से रोगजनक सूक्ष्मजीव है। वे कई बीमारियों का कारण बनने में सक्षम हैं, लेकिन साथ ही वे अक्सर उन्हें स्वस्थ लोगों में पता लगाते हैं।
मायोप्लाज्मवाद संक्रमण
प्रसव के दौरान मां से mycoplasmas द्वारा संक्रमण संभव है। बच्चे के जन्म के दौरान लड़कियां लड़कों की तुलना में अधिक बार संक्रमित होती हैं।
वयस्क यौन संपर्कों से संक्रमित हैं। घरेलू संक्रमण की संभावना नहीं है।
माइकोप्लाज्मोसिस का प्रसार
पहला ओ। माईकोप्लाज्मा होमिनिस.
माईकोप्लाज्मा होमिनिस नवजात लड़कियों के लगभग 25% जननांगों में प्रकट करें। लड़कों के पास काफी कम है।
अक्सर प्रसव के दौरान संक्रमित बच्चों में, माइकोप्लाज्म से आत्म-उपस्थितियां समय के साथ होती हैं। विशेष रूप से अक्सर लड़कों में होता है।
नतीजतन, स्कूली लड़कियां जो सेक्स जीवन नहीं जीती हैं, माईकोप्लाज्मा होमिनिस केवल 8-17% मामलों में प्रकट करें।
ऐसे लोगों में जो सेक्स करते हैं, प्रसार माईकोप्लाज्मा होमिनिस यह बढ़ता है, जो यौन संपर्कों के दौरान संक्रमण से जुड़ा हुआ है।
वाहक माईकोप्लाज्मा होमिनिस 20-50% महिलाएं हैं। पुरुषों में पुरुष कम आम हैं। पुरुषों में आत्म-आकर्षण हो सकता है।
Mycoplasma genitalium। से काफी कम वितरित किया गया माईकोप्लाज्मा होमिनिस.
जिसके कारण होने वाली बीमारियां माईकोप्लाज्मा होमिनिस तथा Mycoplasma genitalium।
पुरुषों में यूरेरेट्राइट (मूत्रमार्ग की सूजन)। Mycoplasmas से मूत्रमार्ग के विकास में मुख्य भूमिका खेल रही है Mycoplasma genitalium।.
जीवाणु योनिओसिस (गारार्डनेलोसिस)। Mycoplasmas से इस बीमारी के विकास में मुख्य भूमिका निभाई जाती है माईकोप्लाज्मा होमिनिस। इसके बारे में और पढ़ें।
माइकोप्लाज्मोसिस का उपचार
खोज माईकोप्लाज्मा होमिनिस तथा Mycoplasma genitalium। उपचार के लिए एक गवाही नहीं है।
आधुनिक विचारों के अनुसार, उपचार दृष्टिकोण निम्नानुसार होना चाहिए। रोगों की पहचान करते समय, जिनमें से रोगजनन mycoplasma (urethritis, garcellosis, गर्भाशय की सूजन संबंधी बीमारियों, pyelonephritis) हो सकता है, डॉक्टर को याद रखना चाहिए कि उन्हें mycoplasmas द्वारा कहा जा सकता है।
यह ध्यान दिया जाना चाहिए कि उल्लिखित बीमारियों के रोगजनकों (यूरेथ्राइटिस, गार्डनेरेलोसिस, गर्भाशय की सूजन संबंधी बीमारियां, पायलोनेफ्राइटिस) न केवल माइकोप्लाज्म हैं, बल्कि कई अन्य सूक्ष्मजीव हैं। माइकोप्लाज्म का पैमाना इन बीमारियों के केवल एक अंश के लिए खाते हैं।
माईकोप्लाज्मा होमिनिस के अनुरूप
तीव्र जटिल संक्रमण का उपचार Mycoplasma genitalium। के अनुरूप
क्रोनिक माइकोप्लाज्मोसिस (सभी अधिक जटिल) एंटीबायोटिक थेरेपी में, अक्सर संयुक्त (कई एंटीबायोटिक्स लागू होते हैं)। इसके अलावा, अतिरिक्त उपचार निर्धारित किया जाता है (इम्यूनोथेरेपी, मूत्रमार्ग उत्तेजना, फिजियोथेरेपी, आदि)।
यौन भागीदारों
यदि आप इलाज करते हैं, और आपका यौन साथी नहीं है, तो आप आसानी से पुन: उपयोग कर सकते हैं।
रोग के बारे में अपने यौन भागीदारों को सूचित करना बहुत महत्वपूर्ण है, भले ही वे उन्हें परेशान नहीं कर रहे हों, और उन्हें एक सर्वेक्षण और उपचार से गुजरने के लिए मनाया जाए।
माइकोप्लाज्मोसिस एक पैथोलॉजिकल प्रक्रिया है, जिसके गठन के गठन पर माइकोप्लाज्मा होमिनिस और जननांग के जीवाणु का अपना प्रभाव पड़ता है। इन सूक्ष्मजीवों का यूरोजेनिकल प्रणाली के प्रदर्शन पर नकारात्मक प्रभाव पड़ता है और विभिन्न एजर्स का कारण बनता है। यदि शरीर ने निमोनिया माइकोप्लाज्मा को मारा, तो यह ऊपरी श्वसन पथ की बीमारियों के विकास के लिए एक खतरा है।
जोखिम
मानव शरीर में माइकोप्लाज्म की 11 प्रजातियां हैं, लेकिन केवल माइकोप्लाज्मा जननांग, निमोनिया और होमिनिस रोगविज्ञान को उत्तेजित कर सकते हैं। आज तक, वैज्ञानिक प्रस्तुत बैक्टीरिया के रोगजन्य के बारे में चर्चा करते हैं। इसलिए, बीमारी के कारणों को निर्धारित करना संभव नहीं है।
आज संपर्क-घरेलू विधि के माध्यम से संक्रमण को स्थानांतरित करना पूरी तरह से बाहर रखा गया है।
बीमारी का अभिव्यक्ति
माइकोप्लाज्मोसिस के लक्षण अलग हैं, क्योंकि यह सब सूक्ष्मजीव के प्रकार पर निर्भर करता है, जिससे रोगजनक प्रक्रिया होती है।
Mycoplasma genitalium जिसे mycoplasmosis कहा जाता है
ऐसी बीमारी महिलाओं और पुरुषों दोनों में निदान किया जा सकता है। पेशाब के समय, रोगी में एक जलन या दर्द होता है। इस तरह के एक राज्य से पता चलता है कि मूत्रमार्ग की हार ने आसन्न कपड़े की सूजन का कारण बनता है, इसलिए उनकी संवेदनशीलता को बढ़ाया जाता है।
यौन संपर्क के दौरान प्राप्त महिलाओं में माइकोप्लाज्मोसिस, योनि के साथ मूत्र चैनल की दीवारों के करीबी स्थान के कारण, मजबूत और तेज दर्द की विशेषता है। एक नियम के रूप में, एलेंड के एक तेज रूप की घटना एक छिपी हुई अवधि से पहले होती है, इसलिए, केवल 70 दिनों के बाद, यूरोजेनिक माइकोप्लाज्मोसिस के पहले लक्षण हो सकते हैं।
पुरुषों में mycoplasmosis मूत्रमार्ग से मामूली मुहरों के रूप में प्रकट होता है। यदि आप समय पर जीवाणु का पता नहीं लगाते हैं और इलाज के लिए आगे नहीं बढ़ते हैं, तो पुरुषों में mycoplasmosis बाहरी जननांग अंगों के क्षेत्र, पेशाब और यौन संपर्क के दौरान दर्द के रूप में इस तरह के अभिव्यक्तियों को उत्तेजित कर सकता है।
श्वसन घाव
यदि रोगी के निमोनिया को निमोनिया (माइकोप्लाज्मा न्यूमोनिया) में निमोनिया माइकोप्लाज्म (माइकोप्लाज्मा न्यूमोनिया) में खोजा गया था, तो यह श्वसन mycoplasmosis के रूप में इस तरह की बीमारी की उपस्थिति है। यह उसी तरह से होता है। माइकोप्लाज्मोसिस के लक्षणों को एक मजबूत खांसी की विशेषता है, जिसके दौरान एक गरीब स्पुतम को प्रतिष्ठित किया जा सकता है। श्वसन mycoplasmosis तापमान में 38 डिग्री तक वृद्धि हो सकती है। रोगियों को निम्नलिखित संकेतों का अनुभव हो सकता है:
- खांसी;
- गले में खराश;
- नाक बंद;
- मुंह के श्लेष्म झिल्ली की लाली।
जब श्वसन mycoplasmosis ब्रोन्कियल शाखा की सूजन के साथ होता है, तो व्यक्ति को घरघराहट और कड़ी सांस से निदान किया जाता है। श्वसन माईकोप्लाज्मोसिस के जटिल मामलों में, घाव हृदय और तंत्रिका तंत्र पर लागू होता है। इस तरह के रोगविज्ञान के साथ घातक मामलों में बहुत दुर्लभ होता है।
यूरोजेनिक हार
ऐसी बीमारी के लिए, एक कट्टरपंथी सूक्ष्मजीव की उपस्थिति, जो मूत्र पथ में स्थित है। ठोस परिस्थितियों में, यूरोजेनिक माइकोप्लाज्मोसिस गंभीर जटिलताओं का कारण बन सकता है। Mycoplasmosis लक्षण पेशाब के दौरान दर्द से जुड़े हुए हैं। ऐसे मामले हैं जब यूरोजेनिक माइकोप्लाज्मोसिस और इसके लक्षण अभिव्यक्तियों के रूप में पहचानते हैं या। संक्रमण की तारीख से कुछ हफ्तों के बाद, महिलाओं में यूरोजेनिक माइकोप्लाज्मोसिस योनि से निर्वहन के साथ होता है, और यौन संभोग की अवधि के दौरान वे गंभीर दर्द और असुविधा का अनुभव करते हैं। कारण यह है कि सूजन ने यूरेटर को मारा।
पैथोलॉजी के परिणाम
Mycoplasmosis संक्रामक प्रकृति की एक बीमारी है, जो अक्सर स्त्री रोग संबंधी समस्याओं के विकास में एक मौलिक कारक के रूप में कार्य करता है। महिलाओं और पुरुषों में इस पैथोलॉजी की अधिक जटिलताओं पर विचार करें।
मादा जीव की हार
महिलाओं में माइकोप्लाज्मोसिस योनि और गर्भाशय ग्रीवा नहर को पराजित कर सकता है। एक और बात यह है कि जब बच्चे की बैटरी के दौरान पैथोलॉजी उत्पन्न होती है। यदि गर्भावस्था के दौरान एक छिपे हुए रूप में माइकोप्लाज्मोसिस होता है, तो बीमारियों की जटिलताओं हो सकती है:
- भ्रूण से असहनीय;
- प्लेसेंटा के विकास की पैथोलॉजी;
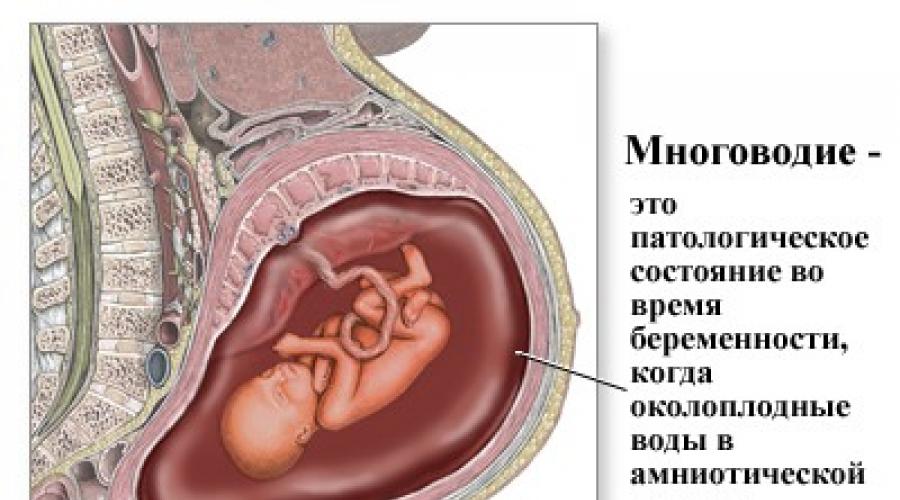
- बहु-रास्ता।

क्रोनिक फॉर्म माध्यमिक बांझपन के रूप में इस तरह की जटिलता का कारण बनता है। मादा जीव पहले से ही mycoplasmosis का सामना कर चुका है, भी आश्चर्यचकित हो सकता है। यह एक छोटे श्रोणि अंगों में एक सूजन प्रक्रिया के रूप में प्रकट होता है जब संक्रमण को मां से भ्रूण को प्लेसेंटा के माध्यम से प्रसारित किया जाता है, और गर्भावस्था के पहले तिमाही में यह सहज गर्भपात (गर्भपात) का कारण बन सकता है।
एक पुरुष जीव की हार
वर्तमान बीमारी बहुत ही कभी मानव शरीर को प्रभावित करती है। लेकिन वह संक्रमण के वाहक के रूप में कार्य कर सकता है। इस कारण से, रक्त में लक्षणों की अनुपस्थिति में, यह एंटीबॉडी द्वारा रोगविज्ञान कार्यकर्ता एजेंट को पता चला है।
पुरुषों में माइकोप्लाज्मोसिस के लगभग 40% मामले एक छिपे हुए रूप में विकसित होते हैं, लेकिन तनावपूर्ण परिस्थितियों या कमजोर सुरक्षात्मक बलों के दौरान, रोगजनक सक्रिय होता है, जो विभिन्न जटिलताओं की ओर जाता है। इनमें एक खींचने वाली प्रकृति की खेती, सुबह में आवंटन, शौचालय जाने पर सनसनीखेज जलने में दर्द शामिल है।
यदि mycoplasmosis टेस्टिकल्स के ऊतक को नुकसान का कारण बनता है, तो यह हाइपरमिया द्वारा जटिल है, आकार में अंडकोष में वृद्धि। ऐसा राज्य अक्सर शुक्राणुजन्य प्रक्रिया का उल्लंघन करता है।
अक्सर mycoplasmosis का कारक एजेंट विकास, गठिया, और यहां तक \u200b\u200bकि भी है।
नैदानिक \u200b\u200bघटनाक्रम

माइकोप्लाज्मोसिस के उपचार के साथ आगे बढ़ने से पहले, कई नैदानिक \u200b\u200bउपायों की आवश्यकता होती है, जिसमें माइक्रोस्कोप के तहत फ्लोरा पर धुंध के निदान का निदान शामिल होता है। महिलाओं में, स्मीयर गर्भाशय, मूत्रमार्ग, योनि से लेते हैं। पुरुषों में - केवल मूत्रमार्ग से।
निदान अभी भी एक बैक्टीरियोलॉजिकल बोइंग विधि शामिल कर सकता है। यह एक धुंध से बैक्टीरिया की खेती द्वारा विशेषता है। इन उद्देश्यों के लिए, एक विशेष पोषक माध्यम लागू किया जाता है। निदान की इस विधि को सबसे सटीक माना जाता है। लेकिन इसके अवतार के लिए आवश्यक होगा। एक अतिरिक्त के रूप में, एक पॉलिमरस श्रृंखला प्रतिक्रिया विधि और immunofluorescence विधि बाहर किया जा सकता है।
चिकित्सीय घटनाएं
यदि शरीर में mycoplasmas पता चला था, तो यह mycoplasmosis के उपचार को पूरा करने का कोई कारण नहीं है। केवल वर्णित पैथोलॉजीज की गंभीर लक्षणों के मामले में, चिकित्सीय उपायों की आवश्यकता होगी।
अपने आप में बेहद दुर्लभ सूक्ष्मजीव भड़काऊ प्रक्रिया के गठन को भड़काते हैं। बीमारी का बाद का उपचार निदान माइकोप्लाज्मास और इसके साथ संक्रमण के प्रकार पर निर्भर करेगा।
Mycoplasmosis का व्यापक उपचार Antifungal, Antiprotozoic दवाओं के उपयोग पर आधारित है, मूत्रमार्ग की तरल दवाओं के साथ सिंचाई।
माइकोप्लाज्मोसिस जटिल रूप के उपचार में एंटीबायोटिक्स शामिल हैं। वे कार्यों की एक विस्तृत श्रृंखला प्रदान करते हैं। एंटीबायोटिक्स लेना 10 दिनों के लिए आवश्यक है। ऐसे एंटीबायोटिक दवाओं का उपयोग करें:
- Tetracycline;
- जोसामिसिन;
- माइडकैमिसिन;
- ClarithRomycin;
- एरिथ्रोमाइसिन।

इस तथ्य के कारण कि एंटीबायोटिक्स माइकोप्लाज्म को नष्ट कर देता है, वे अभी भी प्राकृतिक माइक्रोफ्लोरा को नुकसान पहुंचाते हैं। इसलिए, जब रोगी एंटीबायोटिक्स लेने समाप्त हो गया, तो डॉक्टर माइक्रोफ्लोरा को बहाल करने के लिए जीवाणुरोधी थेरेपी के पाठ्यक्रम को निर्धारित करता है।
चूंकि पैथोलॉजी में पुनरावृत्ति का उच्च जोखिम होता है, इसलिए यदि आप एक्स्ट्राकोर्पोरियल एंटीबैक्टीरियल थेरेपी का उपयोग करते हैं तो माइकोप्लाज्मोसिस का उपचार सफल हो सकता है। मानव रक्त को इसे साफ करने के लिए जीवाणुरोधी दवाओं की एक निश्चित खुराक पेश की जाती है।
माइकोप्लाज्मोसिस एक ऐसी बीमारी है जो अक्सर यौन संचार और मां से एक बच्चे के माध्यम से फैलती है। यदि आप गर्भनिरोधक का उपयोग करते हैं और एक अध्ययन से गुजरने के लिए इसे टाल सकते हैं। कुछ भी भयानक बीमारियों को सहन नहीं होता है अगर इसकी चिकित्सा समय पर और गुणात्मक रूप से किया गया था। इस मामले में, कोई भी जटिलताओं कोई जटिलता नहीं हो सकती है।
आज ऐसा माना जाता है कि बिल्लियों का माइकोप्लाज्मोसिस लोगों के लिए खतरनाक नहीं है और अन्य प्रकार के जानवर भी संक्रमण के स्रोत के रूप में कार्य नहीं कर सकते हैं। हालांकि, चर्चाएं इस खाते की सदस्यता नहीं लेती हैं। कुछ पशु चिकित्सक और संक्रामक डॉक्टरों का दावा है कि उत्परिवर्तन और पशु की उच्च अनुकूलता के संबंध में mycoplasma मनुष्यों के लिए खतरनाक हो सकता है। विशेष रूप से यदि इसका जीव अन्य संक्रमणों से कमजोर हो जाता है।
इसलिए, जब बेघर जानवरों के साथ संचार करना या रोगियों की देखभाल करते समय, पालतू जानवरों को देखा जाना चाहिए:
- यदि जानवर बीमार है, तो पशु चिकित्सक को संदर्भित करना और परीक्षण पास करना आवश्यक है।
- यह नियमित रूप से पशु कूड़े को बदल रहा है, क्योंकि mycoplasma 7 दिनों में सहेजा जाता है।
- जानवरों के साथ संवाद करने और उनके लिए देखभाल के बाद अपने हाथ धोएं, गंदे हाथों से श्लेष्म हाथों को न छूएं।
बच्चों में mycoplasmosis क्यों विकसित है? बच्चों में माइकोप्लाज्मोसिस के लक्षण क्या हैं?
गर्भवती महिलाओं का 25% विषम वाहक mycoplasmas हैं। प्लेसेंटा मामलों के भारी बहुमत में और संचयी गोले गर्भावस्था के दौरान भ्रूण की रक्षा करते हैं। लेकिन जब एक अम्नीओटिक बुलबुले को क्षतिग्रस्त या प्रसव के दौरान, माइकोप्लाज्मा बच्चे के शरीर में जा सकता है और संक्रमण का कारण बन सकता है।बच्चों में mycoplasmosis द्वारा संक्रमण हो सकता है:
- गर्भावस्था के दौरान संचय पानी से संक्रमित होने पर;
- जब क्षतिग्रस्त प्लेसेंटा;
- श्रद्धांजलि पारित करते समय;
- रिश्तेदारों या वाहक mycoplasmas के रोगियों के साथ संचार करते समय।
- आँख conjunctiva;
- मौखिक गुहा और श्वसन पथ के श्लेष्म झिल्ली;
- श्लेष्म जननांग अंग।
जब बच्चों में mycoplasmas से संक्रमित हो सकते हैं:
गर्भावस्था के दौरान mycoplasmosis कितना खतरनाक है?
प्रश्न: "गर्भावस्था के दौरान कितने खतरनाक mycoplasmosis?" स्त्री रोग विशेषज्ञों के बीच तूफानी चर्चा का कारण बनता है। कुछ लोग तर्क देते हैं कि माइकोप्लाज्मा निश्चित रूप से रोगजनक सूक्ष्मजीव है, गर्भवती महिलाओं के लिए बहुत खतरनाक है। अन्य विशेषज्ञों ने सोचा कि माइकोप्लाज्मा सेक्स ट्रैक्ट माइक्रोफ्लोरा के सामान्य प्रतिनिधि हैं, जो केवल एक महिला के स्थानीय और सामान्य प्रतिरक्षा में गंभीर कमी के साथ बीमारी का कारण बनता है।गर्भावस्था के दौरान mycoplasmosis का कारण बन सकता है:
- सहज गर्भपात;
- इंट्रायूटरिन संक्रमण और भ्रूण की मौत;
- बच्चे में जन्मजात दोषों का विकास;
- नवजात शिशु में पोस्टपर्टम सेप्सिस;
- कम शरीर के वजन वाले बच्चों का जन्म;
- प्रसव के बाद गर्भाशय की सूजन।
 साथ ही, कुछ स्त्री रोग विशेषज्ञ इस बात से सहमत नहीं हैं कि माइकोप्लाज्मास स्वास्थ्य गर्भवती महिलाओं के लिए खतरनाक हैं। वे संकेत देते हैं कि माईकोप्लाज्मा होमिनिस15-25% गर्भवती महिलाओं को 15-25% में पाया जाता हैऔर उनमें से 5-20% में भ्रूण के लिए जटिलताओं। इसलिए, ऐसा माना जाता है कि mycoplasmas केवल कुछ शर्तों के तहत मां और बच्चे के स्वास्थ्य को नुकसान पहुंचा सकता है:
साथ ही, कुछ स्त्री रोग विशेषज्ञ इस बात से सहमत नहीं हैं कि माइकोप्लाज्मास स्वास्थ्य गर्भवती महिलाओं के लिए खतरनाक हैं। वे संकेत देते हैं कि माईकोप्लाज्मा होमिनिस15-25% गर्भवती महिलाओं को 15-25% में पाया जाता हैऔर उनमें से 5-20% में भ्रूण के लिए जटिलताओं। इसलिए, ऐसा माना जाता है कि mycoplasmas केवल कुछ शर्तों के तहत मां और बच्चे के स्वास्थ्य को नुकसान पहुंचा सकता है:
- अन्य रोगजनक सूक्ष्मजीवों के सहयोग से, मुख्य रूप से यूरेप्लाज्म के साथ;
- प्रतिरक्षा में कमी के साथ;
- जननांग अंगों को भारी नुकसान के साथ।
40% मामलों में, माइकोप्लाज्मोसिस असम्बद्ध कार्य करता है और एक महिला स्वास्थ्य के बारे में शिकायतें उत्पन्न नहीं करती है। अन्य मामलों में, माइकोप्लाज्मोसिस के जननांग रूपों के साथ, ऐसे लक्षण उत्पन्न होते हैं:
- पेशाब में खुजली और जलन;
- गर्भाशय और उसके परिशिष्ट की हार के नीचे पेट के नीचे दर्द;
- योनि से प्रचुर या कम पारदर्शी निर्वहन;
- spindlewater पानी का प्रारंभिक पता लगाने;
- प्रसव और प्रसवोत्तर अवधि के दौरान बुखार।
माइकोप्लाज्मा मोलिसीट्स क्लास के छोटे प्रोकोरियोटिक जीवों का एक परिवार है, जिसे सेल दीवार की अनुपस्थिति से विशेषता है। इस परिवार के प्रतिनिधियों, जिसमें लगभग 100 प्रजातियां हैं, को विभाजित किया गया है:
माइकोप्लाज्मा वायरस और बैक्टीरिया के बीच एक मध्यवर्ती स्थिति पर कब्जा - सेल खोल और सूक्ष्म आकार (100-300 एनएम) की अनुपस्थिति के कारण, माइकोप्लाज्म एक प्रकाश माइक्रोस्कोप में भी दिखाई नहीं दे रहा है, और यह वायरस के साथ सूक्ष्मजीवों के ब्लॉक लाता है। साथ ही, माइकोप्लाज्मा की कोशिकाओं में डीएनए और आरएनए शामिल हैं, वे एक आकस्मिक वातावरण में बढ़ सकते हैं और स्वायत्त रूप से (बाइनरी डिवीजन या दयालु) गुणा करने के लिए, जो बैक्टीरिया के साथ माइकोप्लाज्म को लाता है।
- Mycoplasma mycoplasmosis का कारण;
- UREAPLASMA UREALYTICUM (UREAPLASM) का कारण बनता है।
किसी व्यक्ति के लिए रोगजनक विचार वर्तमान में 3 प्रकार के माइकोप्लाज्म (माइकोप्लाज्मा होमिनिस, माइकोप्लाज्मा जननांग और माइकोप्लाज्मा न्यूमोनिया) के रूप में माना जाता है, साथ ही यूरियाप्लाज्मा यूरैलीटिकम भी माना जाता है।
पहली बार, फ्रांसीसी शोधकर्ताओं ई। नोकार्ड और ई। रोउस ने 18 9 8 में पाश्चर की प्रयोगशाला में माइकोप्लाज्म का खुलासा किया। 18 9 8 में, सिक्पीस गायों में। रोगजनक को शुरुआत में एस्टरोकोकस माइकोइड कहा जाता था, लेकिन बाद में उन्हें नाम बदल दिया गया mycoplasma mycoides। 1 9 23 में, सरासर संक्रामक agalaxia भेड़ की पहचान रोगजनक mycoplasma agalactica की पहचान की। इन रोगजनकों और बाद में 20 वर्षों के लिए समान विशेषताओं के साथ सूक्ष्मजीवों को पीपीएलओ (Pleuropneumonie- जैसे जीव) के रूप में नामित किया गया था।
1 9 37 में, माइकोप्लाज्मा (प्रजाति एम। होमिनिस, एम फर्मेनेंटन और टी-स्ट्रेन्स) एक व्यक्ति के यूरोजेनिक ट्रैक्ट में प्रकट किया गया था।
1 9 44 में, माइकोप्लाज्मा न्यूमोनिया को रोगी से अनमार्क किए गए निमोनिया के साथ आवंटित किया गया था, जिसे मूल रूप से वायरस के लिए जिम्मेदार ठहराया गया था और नाम "एंटोन एजेंट" मिला था। आईटॉन एजेंट की माइकोप्लास्मा प्रकृति 1 9 62 में सेल-फ्री पर्यावरण पर मूल नुस्खा की खेती करके आर चेनॉक द्वारा साबित हुई थी। इस माइकोप्लाज्मा की रोगजनकता 1 9 72 में ब्रूनर एट अल में साबित हुई थी। इस सूक्ष्मजीव की एक साफ संस्कृति के साथ स्वयंसेवकों के संक्रमण से।
एम जननांग के दृष्टिकोण को बाद में अन्य प्रकार के जननांग mycoplasmas की तुलना में पता चला था। 1 9 81 में, गैर-प्रोकोकल यूरेथ्राइटिस से पीड़ित एक रोगी में प्रीफैब्रिकेटेड मूत्रमार्ग में इस प्रकार का रोगजनक खोजा गया था।
माईकोप्लाज्मा का निमोनिया दुनिया भर में आम है (इसे स्थानिक और महामारी चरित्र दोनों पहना जा सकता है)। माइकोप्लाज्मा निमोनिया तीव्र निमोनिया के सभी मामलों में से 15% तक है। इसके अलावा, इस प्रकार के 5% मामलों का माइकोप्लाज्मा तेज श्वसन रोगों का रोगजनक है। श्वसन प्रकार mycoplance अक्सर ठंड के मौसम में मनाया जाता है।
एम। न्यूमोनिया द्वारा फसल बच्चों में मायकोप्लाज्मोसिस वयस्कों की तुलना में अधिक बार मनाया जाता है (अधिकांश रोगी स्कूल की उम्र के बच्चे होते हैं)।
- होमिनिस नवजात लड़कियों के लगभग 25% पर प्रकट होता है। लड़कों के लिए, यह रोगजनक अक्सर कम किया जाता है। महिलाओं में, एम। होमिनिस 20-50% मामलों में होता है।
वितरण आवृत्ति m.genitalium गैर-nodococcal मूत्रमार्ग और 5% चिकित्सकीय स्वस्थ लोगों के 5.9% रोगियों में 20.8% है।
क्लैमाइडियल संक्रमण वाले मरीजों की परीक्षा के दौरान, इस प्रजाति के माइकोप्लाज्मा का पता चला 27.7% मामलों में पता चला था, जबकि माइकोप्लाज्मोसिस के कारक एजेंट को अक्सर क्लैमिडिया के रोगियों में पाया गया था। गैर-phillaginous गैर-फोनोकोकल यूरेथ्राइटिस के सभी मामलों में m.genitalium को 20-35% का कारण माना जाता है।
कम जोखिम वाले समूह से संबंधित महिलाओं में 40 स्वतंत्र शोध करते समय, वितरण m.Genitalium की आवृत्ति लगभग 2% थी।
एक उच्च जोखिम वाले समूह (एक यौन साथी नहीं) से संबंधित महिलाओं में, इस प्रकार के माइकोप्लाज्मा के वितरण की आवृत्ति 7.8% है (कुछ अध्ययन में 42% तक)। इस मामले में, एम जननांग की पहचान आवृत्ति यौन भागीदारों की संख्या से जुड़ी है।
महिलाओं में mycoplasmosis अधिक बार होता है, क्योंकि पुरुषों के पास यूरोजेनिक प्रकार की बीमारी स्वतंत्र रूप से स्थानांतरित की जा सकती है।
फार्म
रोगजनक के स्थान के आधार पर और इसके प्रभाव के तहत विकासशील, रोगजनक प्रक्रिया प्रतिष्ठित है:
- श्वसन mycoplasmosis, जो श्वसन अंगों की एक तीव्र मानववंशीय संक्रामक सूजन बीमारी है। प्रजाति एम। निमोनिया के माइकोप्लाज्मा द्वारा प्रदत्त (श्वसन रोगों के विकास पर अन्य प्रकार के mycoplasmas का प्रभाव वर्तमान में सिद्ध नहीं है)।
- यूरोजेनिक माइकोप्लाज्मोसिस, जो मूत्र पथ की संक्रामक सूजन संबंधी बीमारियों को संदर्भित करता है। एम। होमिनिस और एम। जननांग के mycoplasmasms द्वारा बुलाया गया।
- सामान्यीकृत mycoplasmosis, जिसमें MyCoplasmas के प्रभावक घावों का खुलासा किया जाता है। Mycoplasma संक्रमण कार्डियोवैस्कुलर और कंकाल musculoskeletal प्रणाली, आंखों, गुर्दे, यकृत, ब्रोन्कियल अस्थमा, polyarthis, pancreatitis और exc का कारण बन सकता है। अंगों को ऊर्जा क्षति आमतौर पर श्वसन या यूरोजेनिक माइकोप्लाज्मोसिस के सामान्यीकरण के कारण उत्पन्न होती है।
नैदानिक \u200b\u200bप्रवाह के आधार पर, mycoplasmosis में विभाजित है:
- तीव्र;
- सबाक्यूट;
- सुस्त
- पुरानी।
चूंकि शरीर में माइकोप्लाज्म की उपस्थिति हमेशा बीमारी के लक्षणों के साथ नहीं होती है, इसलिए माइकोप्लाज्म की गाड़ी भी प्रतिष्ठित होती है (नैदानिक \u200b\u200bसंकेतों की गाड़ी के साथ कोई सूजन नहीं होती है, माइकोप्लाज्म 103 सीएफयू / एमएल से कम शीर्षक में मौजूद है) ।
रोगजनन
MyCoplasmas मानव मानववंशीय संक्रमण से संबंधित है (रोग के कारक एजेंट केवल मानव शरीर में प्राकृतिक परिस्थितियों में मौजूदा में सक्षम हैं)। अनुवांशिक जानकारी की मात्रा Mycoplasmas किसी भी अन्य सूक्ष्मजीवों की तुलना में कम है।
सभी प्रकार के mycoplasma भिन्न:
- एक कठोर सेल दीवार की अनुपस्थिति;
- पॉलिमॉर्फिज्म और कोशिकाओं की plasticity;
- आसमाटिक संवेदनशीलता;
- सेल दीवार (पेनिसिलिन इत्यादि) के संश्लेषण को दबाने के उद्देश्य से विभिन्न रासायनिक एजेंटों के लिए प्रतिरोध (असंवेदनशीलता)।
ये सूक्ष्मजीव ग्राम नकारात्मक हैं, रोमनोवस्की-जिमजम में दाग करना बेहतर है।
Mycoplasmosis का कारक एजेंट एक साइटोप्लाज्मिक झिल्ली के साथ पर्यावरण से अलग किया गया है (लिपिड परतों में स्थित प्रोटीन शामिल हैं)।
पांच प्रकार के MyCoplasma (एम। गैलिसेप्टिकम, एम। निमोनिया, एम। जननांग, एम। पुलमोनिस और एम मोबाइल) में "गतिशीलता चलती है" - नाशपाती या बोतल जैसी रूप में भिन्न होती है और इलेक्ट्रॉन के साथ एक विशिष्ट टर्मिनल गठन होता है- इसके समीप घने क्षेत्र। ये गठन आंदोलन की दिशा निर्धारित करने और सेल की सतह पर mycoplasma के सोखने की प्रक्रिया में भाग लेने के लिए सेवा करते हैं।
परिवार के अधिकांश प्रतिनिधियों केमोरगोनोट्रोफ और वैकल्पिक एनारोब हैं। थके हुए झिल्ली में वृद्धि के लिए कोलेस्ट्रॉल कोलेस्ट्रॉल आवश्यक है। ऊर्जा के स्रोत के रूप में, ये सूक्ष्मजीव ग्लूकोज या आर्जिनिन का उपयोग करते हैं। विकास 30 के तापमान पर होता है।
इस तरह के रोगजनन पोषक माध्यम और खेती की स्थितियों की मांग कर रहे हैं।
माइकोप्लाज्म की जैव रासायनिक गतिविधि कम है। प्रजातियों को प्रतिष्ठित किया गया है:
- ग्लूकोज, फ्रक्टोज, माल्टोस, ग्लाइकोजन, मोनोस और स्टार्च को विघटित करने में सक्षम, एसिड बनाने;
- कार्बोहाइड्रेट को बढ़ावा देने में असमर्थ, लेकिन ग्लूटामेट और लैक्टेट ऑक्सीकरण।
जीनस के यूरिया प्रतिनिधि हाइड्रोलाइज नहीं हैं।
एक जटिल एंटीजनिक \u200b\u200bसंरचना (फॉस्फोलिपिड्स, ग्लाइकोलिपिड्स, पॉलिसाकराइराइड्स और प्रोटीन) के साथ अलग, जिसमें प्रजाति मतभेद हैं।
माइकोप्लाज्मास के रोगजनक गुणों का पूरी तरह से अध्ययन नहीं किया गया था, इसलिए कुछ शोधकर्ता पारंपरिक रोगजनक सूक्ष्मजीवों के लिए इस तरह के रोगजनकों को संदर्भित करते हैं (जोखिम कारकों की उपस्थिति में केवल एक दर्दनाक स्थिति), और अन्य पूर्ण रोगजनकों के लिए। यह ज्ञात है कि टिटर 102-104 सीएफयू / एमएल में माइकोप्लाज्मा के जननांग अंगों में मौजूद लोग सूजन प्रक्रियाओं का कारण नहीं बनते हैं।
रास्ते स्थानांतरण
संक्रमण का स्रोत एक बीमार व्यक्ति या रोगजनक प्रजातियों के चिकित्सकीय स्वस्थ वाहक हो सकता है mycoplasm।
एम। निमोनिया के mycoplasmasmasms द्वारा संक्रमण होता है:
- एयरबोर्न की बूंद। इस प्रकार के संक्रमण को फैलाने का यह मुख्य तरीका है, लेकिन चूंकि माइकोप्लाज्मास पर्यावरण में कम प्रतिरोध (गीले गर्म वातावरण में 2 से 6 घंटे तक) द्वारा प्रतिष्ठित किया जाता है, संक्रमण केवल निकट संपर्क (परिवार, बंद) की स्थिति के तहत फैलता है और अर्ध-बंद सामूहिक)।
- लंबवत तरीका। संक्रमण के संचरण का यह मार्ग अभी भी बच्चों में रोगजनक की पहचान के मामलों से पुष्टि की जाती है। संक्रमण दोनों प्रत्यारोपण हो सकते हैं और जब जनजातीय मार्ग पारित किया जाता है। इस मामले में बीमारी भारी रूप (द्विपक्षीय निमोनिया या सामान्यीकृत रूपों) में आय जाती है।
- घर। Mycoplasmas की कृत्रिमता के कारण यह शायद ही कभी देखा जाता है।
यूरोजेनिक mycoplasmas के साथ संक्रमण होता है:
- Orogenital संपर्कों सहित यौन रूप से। यह वितरण का मुख्य तरीका है।
- लंबवत तरीका या प्रसव के दौरान।
- हेमेटोजेनिक माध्यम (रक्त प्रवाह के साथ सूक्ष्मजीवों को अन्य अंगों और ऊतकों में स्थानांतरित किया जाता है)।
- निरंतर उपभोक्ता। संक्रमण का यह मार्ग पुरुषों के लिए असंभव है और महिलाओं के लिए लगभग 15% संभावना है।
रोगजनन
किसी भी प्रकार के माइकोप्लाज्मोसिस के विकास के लिए तंत्र में कई चरण शामिल हैं:
- रोगजनक शरीर में पेश किया जाता है और प्रवेश द्वार के क्षेत्र में गुणा करता है। एम। न्यूमोनिया श्वसन पथ के श्लेष्म को हड़ताली कर रहा है, कोशिकाओं की कोशिकाओं और कोशिकाओं में स्वयं को गुणा करता है। M.hominis और m.genitalial यूरोजेनिक ट्रैक्ट के श्लेष्म झिल्ली को प्रभावित करता है (कोशिकाओं में प्रवेश नहीं करता है)।
- माइकोप्लाज्मा के संचय के साथ, कारक एजेंट और इसके विषाक्त पदार्थ रक्त में प्रवेश करते हैं। प्रसार होता है (रोगजनक का फैलाव), जिसके परिणामस्वरूप दिल, सीएनएस, जोड़ों और अन्य अंगों की सीधी हार हो सकती है। रोगजनक द्वारा जारी हेमोलिसिन एरिथ्रोसाइट्स के विनाश का कारण बनता है और सृजन एपिथेलियम की कोशिकाओं को नुकसान पहुंचाता है, जिससे माइक्रोक्रिक्यूलेशन और वास्कुलाइटिस और थ्रोम्बिसिस के विकास का उल्लंघन होता है। जीव के लिए विषाक्त अमोनिया के micapoplasms, हाइड्रोजन पेरोक्साइड और न्यूरोटॉक्सिन हैं।
- आसंजन (क्लच) के परिणामस्वरूप, सेलुलर संपर्क, सेलुलर चयापचय और सेल झिल्ली संरचना, जो डिस्ट्रॉफी, मेटाप्लासिया, मौत, और (चमकदार) उपकला कोशिकाओं की ओर बढ़ती है, माइकोप्लाज्मास और लक्षित कोशिकाओं से परेशान होती है। नतीजतन, microcirculation परेशान है, exudation बढ़ता है, नेक्रोसिस विकसित होता है, और शिशुओं में hyaline झिल्ली की एक उपस्थिति है (alveoli और वायुकोशीय चाल की दीवारें ढीले या घने eosinophilic जनता के साथ कवर की जाती है, जिसमें हेमोग्लोबिन, म्यूकोप्रोटीन शामिल हैं, न्यूक्लियोपोटीन और फाइब्रिन)। सीरस सूजन के विकास के शुरुआती चरण में, सेल क्षति की उत्पत्ति में अग्रणी भूमिका माइकोप्लाज्म के प्रत्यक्ष सीवाईटीओ-सांस्कृतिक प्रभाव से संबंधित है। बाद के चरणों में, जब सूजन का एक प्रतिरक्षा घटक संलग्न होता है, सेल के घनिष्ठ संपर्क के कारण सेल क्षति और माइकोप्लाज्मा मनाया जाता है। इसके अलावा, प्रभावित कपड़े मैक्रोफेज, प्लाज्मा कोशिकाओं, मोनोसाइट्स इत्यादि से घुसपैठ कर रहे हैं। रोग के 5-6 सप्ताह में, मुख्य भूमिका सूजन के ऑटोम्यून्यून तंत्र (विशेष रूप से पुरानी रूप में माइकोप्लाज्मोसिस में) से संबंधित है।
रोगी की प्रतिरक्षा प्रणाली की स्थिति के आधार पर, प्राथमिक संक्रमण वसूली के साथ पूरा किया जा सकता है, पुरानी या गुप्त रूप में जाना चाहिए। यदि प्रतिरक्षा सामान्य स्थिति में है, तो शरीर को mycoplasm से साफ़ किया जाता है। इम्यूनोडेफिशियेंसी की स्थिति में, माइकोप्लाज्मोसिस गुप्त रूप में गुजरता है (शरीर में लंबे समय तक रोगजनक बचाया जाता है)। जब प्रतिरक्षा दबा दी जाती है, तो माइकोप्लाज्मा फिर से गुणा करने लगी है। एक महत्वपूर्ण immunodeficiency के साथ, रोग एक पुरानी पाठ्यक्रम प्राप्त करता है। सूजन प्रक्रियाओं को प्रवेश द्वार पर स्थानीयकृत किया जा सकता है या बीमारियों की एक विस्तृत श्रृंखला को उत्तेजित किया जा सकता है (रूमेटोइड गठिया, ब्रोन्कियल अस्थमा इत्यादि)
लक्षण
Mycoplasma श्वसन संक्रमण की ऊष्मायन अवधि 4 दिनों से 1 महीने तक है।
इस प्रकार का माइकोप्लाज्मोसिस नैदानिक \u200b\u200bरूप से आहवी (फेरींगिटिस, लारेंजोपारिंग और ब्रोंकाइटिस) या अटूट न्यूमोनिया के रूप में बह सकता है। माइकोप्लाज्मिक तीव्र श्वसन रोगों के लक्षण अन्य रोगजनकों के कारण एआरवीआई से अलग नहीं हैं। मरीजों के पास है:
- मध्यम रूप से उच्चारण नशा;
- ठंड, कमजोरी;
- सरदर्द;
- गले में और सूखी खांसी सुनिश्चित करें;
- बहती नाक;
- गर्भाशय ग्रीवा और submandibular लिम्फ नोड्स में एक मामूली वृद्धि।
तापमान सामान्य है या subfebrile (febrile शायद ही कभी मनाया जाता है), conjunctivitis, sclera की सूजन, चेहरे की हाइपरमिशन। निरीक्षण के मामले में, मौखिक श्लेष्मा के हाइपरमिया का पता चला है, पीछे की दीवार खोल एक दानेदार हो सकता है। फेफड़ों में कड़ी मेहनत और सूखी घरस्तियां सुनीं। 7-10 दिनों के बाद कैटेरियल फेनोमेना गायब हो जाती है, कभी-कभी रिकवरी को 2 सप्ताह तक खींचा जाता है। रोग, ओटिटिस, ईयूथी, मिट्टिगाइटिस और साइनसिट की जटिलता के साथ विकसित हो सकते हैं।
तीव्र माइकोप्लाज्मा निमोनिया के लक्षण हैं:
- ठंड;
- मांसपेशियों और जोड़ों में दर्द;
- तापमान 38-39 डिग्री सेल्सियस तक बढ़ता है;
- सूखी खांसी, जो धीरे-धीरे श्लेष्म-प्यूरुलेंट कम चिपचिपा स्पुतम को अलग करने के साथ गीले में जा रही है।
कभी-कभी मतली, उल्टी और मल विकार होता है। पॉलिमॉर्फिक परीक्षा के जोड़ों के आसपास दिखाई देना संभव है।
सुनते समय, हार्ड श्वास का पता लगाया जाता है, बिखरे हुए सूखे घरस्ते (छोटी मात्रा) और सीमित क्षेत्र पर गीले बारीक शक्तिशाली घरघरों।
माइकोप्लाज्मा निमोनिया के अंत में, ब्रोंकाइसेक्टेस अक्सर गठित होते हैं, न्यूमोस्क्लेरोसिस या विकृत ब्रोंकाइटिस।
बच्चों में, mycoplasmosis विषाक्तता के अधिक स्पष्ट अभिव्यक्तियों के साथ है। बच्चा सुस्त या बेचैन हो जाता है, भूख, मतली, उल्टी की कमी होती है। क्षणिक मैकुलोपैपुलस चकत्ते विकसित करना संभव है। श्वसन विफलता खराब स्पष्ट या अनुपस्थित है।
शुरुआती उम्र के बच्चों में, संक्रामक प्रक्रिया संभव है। गंभीर में, माइकोप्लाज्मा निमोनिया इम्यूनोडेफिशियेंसी रोगों के रोगियों में पहुंचता है, सिकल-सेल एनीमिया, गंभीर हृदय रोग और डाउन सिंड्रोम के साथ।
माइकोप्लाज्मा यूरोजेनिक संक्रमण विशिष्ट लक्षणों से अलग नहीं है।
Mycoplasma मूत्रमार्ग, vulvovaginitis, टकराव, गर्भाशय, मेट्रोन्डोमेट्रिटिस, salpingoforitis, epididimitis, प्रोस्टेटाइटिस, सिस्टिटिस और पायलोनेफ्राइटिस के विकास के विकास को उत्तेजित करता है।
महिलाओं में mycoplasmosis कम पारदर्शी निर्वहन द्वारा प्रकट होता है, दर्दनाक संवेदनाओं को पेशाब करते समय संभव होते हैं। गर्भाशय और उपांगों की पैथोलॉजिकल प्रक्रिया में शामिल होने पर, मामूली खींचने वाले दर्द मनाए जाते हैं, जो मासिक धर्म की शुरुआत से पहले बढ़ते हैं।
पुरुषों में, ज्यादातर मामलों में माइकोप्लाज्मोसिस प्रकट होता है मूत्रमार्ग के लक्षण - मूत्रमार्ग में जलन और खुजली होती है, purulent निर्वहन, मूत्र फ्लेक्स के साथ muddy हो जाता है। युवा पुरुष रीइटर सिंड्रोम (जोड़ों, आंखों और मूत्र पथ के संयुक्त घाव) भी विकसित कर सकते हैं।
गर्भावस्था के लिए माइकोप्लाज्म का प्रभाव
कई शोधकर्ताओं का मानना \u200b\u200bहै कि गर्भवती महिलाओं में माइकोप्लाज्मोसिस गैर-लंबित गर्भावस्था का कारण है, क्योंकि भ्रूण के 17% (6-10 सप्ताह के लिए सहज गर्भपात) के बाद से अन्य वर्तमान बैक्टीरिया और वायरस के बीच अन्य वर्तमान बैक्टीरिया और वायरस की पहचान की गई थी। साथ ही, माइकोप्लाज्मा के अर्थ का सवाल सहज गर्भपात और गर्भावस्था की पैथोलॉजी और भ्रूण के पैथोलॉजी के लिए एकमात्र कारण है और अभी तक पूरी तरह से समझ में नहीं आया है।
गर्भावस्था के दौरान mycoplasmosis भ्रूण संक्रमण (नवजात शिशुओं का 5.5-23% मनाया जाता है) और एक बच्चे में सामान्यीकृत mycoplasmosis के विकास का कारण बन सकता है।
MyCoplasma पोस्टपर्टम संक्रामक जटिलताओं (एंडोमेट्रिटिस, आदि) के विकास का भी कारण बन सकता है।
निदान
चूंकि माइकोप्लाज्मोसिस के लक्षण विशिष्टता के लिए विशिष्ट नहीं हैं, इसलिए मूत्रमार्ग, योनि और गर्भाशय ग्रीवा नहर से अध्ययन का उपयोग रोग का निदान करने के लिए किया जाता है, और माइकोप्लाज्मा श्वसन संक्रमण के निदान के लिए, नासोफैरेनक्स, स्पुतम और रक्त से बने स्ट्रोक का उपयोग किया जाता है।
रोगजनक की पहचान करने के लिए, उपयोग करें:
- एलिसा, जिसके साथ वे कक्षाओं ए, एम, जी (विधि की सटीकता 50 से 80% तक) की एंटीबॉडी की उपस्थिति निर्धारित करते हैं।
- पीसीआर (उच्च गुणवत्ता और मात्रात्मक), जैविक सामग्री (99% की शुद्धता) में डीएनए mycoplasmas की पहचान करने की अनुमति देता है।
- संस्कृति विधि (आईएसटी पर्यावरण पर बुवाई), जो नैदानिक \u200b\u200bसामग्री में माइकोप्लाज्म द्वारा पृथक और पहचाने जाने की अनुमति देता है, साथ ही मात्रात्मक मूल्यांकन (100% शुद्धता) भी देता है। नैदानिक \u200b\u200bमूल्य कुछ मिलीलीटर में 104 से अधिक mycoplasmas की एकाग्रता है। चूंकि mycoplasma स्वस्थ लोगों में मौजूद हो सकता है।
चूंकि एम। जननांग को खेती करना मुश्किल है, इसलिए निदान आमतौर पर पीसीआर द्वारा किया जाता है।
इलाज
उपचार एंटीबायोटिक्स और एंटीमाइक्रोबायल दवाओं के उपयोग पर आधारित है। तीव्र जटिल यूरोजेनिक mycoplasmosis के साथ, जो:
- Mycoplasma एम। होमिनिस, मेट्रोनिडाज़ोल, क्लिंडामाइसिन के कारण लागू हुआ। उपचार स्थानीय हो सकता है।
- Mycoplasma एम। जननांग, Tetracycline (Doxycycline) या Macrolides (Azithromycin) के कारण उपयोग किया जाता है।
क्रोनिक माइकोप्लाज्मोसिस का उपचार लंबे एंटीबायोटिक थेरेपी की आवश्यकता होती है, कई एंटीबायोटिक्स अक्सर उपयोग किए जाते हैं। फिजियोथेरेपी, इम्यूनोथेरेपी, मूत्रमार्ग उत्तेजना भी नियुक्त की जाती है।
यौन साथी के साथ-साथ उपचार भी आवश्यक है।
एंटीबायोटिक्स के साथ गर्भवती महिलाओं में माइकोप्लाज्मोसिस का इलाज केवल तीसरे तिमाही में माना जाता है जब रोग के सक्रिय चरण की पहचान (माइकोप्लाज्मा के उच्च टायर)।
श्वसन का उपचार mycoplasmosis मैक्रोलाइड्स के उपयोग पर आधारित है, 8 साल से अधिक उम्र के लोग Tetracycline का उपयोग कर सकते हैं।
निवारण
रोकथाम रोगियों के साथ घनिष्ठ संपर्क से बचने, व्यक्तिगत सुरक्षा उपकरणों का उपयोग करने से बचने के लिए है। विशिष्ट prophylaxis मौजूद नहीं है।
माइकोप्लाज्मोसिस एक पुरानी संक्रमण है जो अक्सर मूत्र प्रणाली को प्रभावित करता है, जो mycoplasms के कारण होता है।
माइकोप्लाज्मा सबसे छोटा बैक्टीरिया है जो पौधों और जानवरों और मनुष्यों के शरीर में रहता है। मानव शरीर में 16 प्रकार के mycoplasmas रह सकते हैं। इनमें से 6 प्रजातियां श्लेष्म जननांग अंगों और मूत्र पथ पर रहते हैं; शेष 10 प्रजातियां - मुंह और गले में।
Mycoplasm के प्रकार
श्लेष्म झिल्ली और पुरुष के मूत्र पथ पर रहने वाले माइकोप्लाज्मास की 6 प्रजातियों में से:
Mycoplasma primatum, mycoplasma spermatophilum, mycoplasma penetrans थोड़ा अध्ययन और अभी भी केवल वैज्ञानिक हित का प्रतिनिधित्व करते हैं।
UREAPLASMA UREALYTICUM Ureapasmosis का कारण बनता है।
माईकोप्लाज्मा होमिनिस तथा Mycoplasma genitalium। अधिक अध्ययन किया। यह आलेख उन्हें समर्पित है। इसके बाद, माइकोप्लाज्मास के तहत, इनमें से केवल दो प्रजातियां हैं।
तुरंत मुझे कहना होगा कि माइकोप्लाज्मा सशर्त रूप से रोगजनक सूक्ष्मजीव है। वे कई बीमारियों का कारण बनने में सक्षम हैं, लेकिन साथ ही वे अक्सर उन्हें स्वस्थ लोगों में पता लगाते हैं।
माईकोप्लाज्मा होमिनिस नवजात लड़कियों के लगभग 25% जननांगों में प्रकट करें। लड़कों के पास काफी कम है। अक्सर प्रसव के दौरान संक्रमित बच्चों में, माइकोप्लाज्म से आत्म-उपस्थितियां समय के साथ होती हैं। विशेष रूप से अक्सर लड़कों में होता है।
नतीजतन, स्कूली लड़कियां जो सेक्स जीवन नहीं जीती हैं, माईकोप्लाज्मा होमिनिस केवल 8-17% मामलों में प्रकट करें।
ऐसे लोगों में जो सेक्स करते हैं, प्रसार माईकोप्लाज्मा होमिनिस यह बढ़ता है, जो यौन संपर्कों के दौरान संक्रमण से जुड़ा हुआ है। वाहक माईकोप्लाज्मा होमिनिस 20-50% महिलाएं हैं। पुरुषों में, वे कम आम हैं, शायद आत्म-अपील।
Mycoplasma genitalium। से काफी कम वितरित किया गया माईकोप्लाज्मा होमिनिस.
संक्रमण के तरीके
प्रसव के दौरान मां से mycoplasmas द्वारा संक्रमण संभव है। बच्चे के जन्म के दौरान लड़कियां लड़कों की तुलना में अधिक बार संक्रमित होती हैं। वयस्क यौन संपर्कों से संक्रमित हैं। घरेलू संक्रमण की संभावना नहीं है।
Mycoplasmosis के मोल्ड
पुरुषों में यूरेरेट्राइट (मूत्रमार्ग की सूजन)। Mycoplasmas से मूत्रमार्ग के विकास में मुख्य भूमिका खेल रही है Mycoplasma genitalium।.
बैक्टीरियल वेजिनोसिस।
गर्भाशय और परिशिष्ट की सूजन संबंधी बीमारियां।
पायलोनेफ्राइटिस (तीन हालिया बीमारियों के विकास के लिए "जवाब" आमतौर पर Mycoplasma होमिनिस).
प्रोस्टेटाइटिस के विकास में माइकोप्लाज्मास की भूमिका वर्तमान में साबित नहीं हुई है।
निदान
वेनरोलॉजिस्ट, स्त्री रोग विशेषज्ञों और यूरोलॉजिस्ट को माइकोप्लाज्मोसिस के निदान और उपचार का निदान किया जाता है।
माइकोप्लाज्मास की पहचान करने के लिए, सिलाई और पीसीआर (पॉलिमरस चेन रिएक्शन) का उपयोग किया जाता है।
एलिसा (इम्यूनोफरमेंट विश्लेषण) और पीआईएफ (सीधे इम्यूनोफ्लोरेसेंस) का व्यापक रूप से हमारे देश में उपयोग किया जाता है, लेकिन कम सटीकता (लगभग 50-70%) द्वारा विशेषता है।
MyCoplasmas के लिए एंटीबॉडी का पता लगाने के लिए mycoplasmosis के निदान में एक सीमित मूल्य है।
इलाज
माइकोप्लाज्मा होमिनिस और माइकोप्लाज्मा जननांग की पहचान उपचार के लिए एक गवाही नहीं है।
आधुनिक विचारों के अनुसार, उपचार दृष्टिकोण निम्नानुसार होना चाहिए। उन रोगों की पहचान करते समय जिनके कारक एजेंट mycoplasm हो सकते हैं (मूत्रमार्ग, जीवाणु योनिओसिस, गर्भाशय के गर्भाशय की बीमारियों और परिशिष्ट, पायलोनेफ्राइटिस), डॉक्टर को उनकी संभावित भूमिका याद रखना चाहिए।
यह ध्यान देने योग्य है कि उल्लिखित बीमारियों के कारक एजेंट न केवल और इतने सारे माइकोप्लाज्म नहीं हैं, बल्कि कई अन्य सूक्ष्मजीव हैं। माइकोप्लाज्मा केवल कुछ मामलों में इन बीमारियों का कारण बन जाता है।
याद रखें कि आपको एक ही समय में दोनों भागीदारों को माइकोप्लाज्मोसिस से इलाज करने की आवश्यकता है, अन्यथा फिर से संक्रमण होगा।